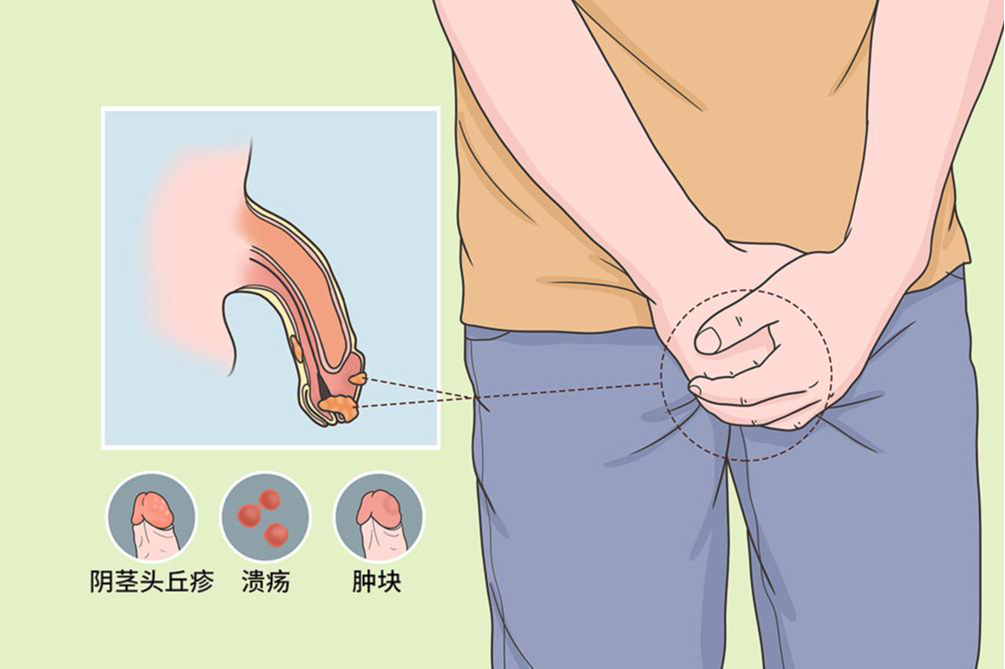
阴茎癌是起源于阴茎头、冠状沟和包皮内板黏膜以及阴茎皮肤的恶性肿瘤。可发生于阴茎的任何部位,但最常见于阴茎头。阴茎癌多见于40~60岁,有包茎或包皮过长者。阴茎癌的病因仍不明确,人类乳头瘤病毒(HPV)与本病发生密切相关,另外包皮过长、阴茎硬化性苔藓、包皮垢以及慢性炎症刺激也是阴茎癌发生的重要原因。阴茎癌患者包皮口常有脓性或血性分泌物流出,包皮内有结节或肿块,病变部位还可出现丘疹、突起、斑块、溃疡等,表面常伴有恶臭分泌物。根据阴茎癌的浸润深度、恶性程度,可选择保留阴茎手术、阴茎部分切除术、阴茎全切+会阴尿道造口术,必要时还需行淋巴结清扫。阴茎癌可并发尿潴留或尿瘘等疾病。多数阴茎癌恶性程度低,积极治疗预后良好。
精选百科
本文由作者推荐
阴茎癌相关的文章
《神雕侠侣》是作家金庸创作的长篇武侠小说,是金庸“射雕三部曲”系列的第二部(第一部为《射雕英雄传》,第三部为《倚天屠龙记》)。小说于1959年5月20日在香港《明报》连载,1961年完结。小说有“明报版”“修订版”两个版本,其中“修订版”包括1976年的修订本(后由三联出版社出版),和2003年的新
鼻炎是一种常见的鼻腔黏膜炎症性疾病。多发生于春夏交替的季节,我国发病率呈上升的趋势。病因较为复杂,与多种因素有关,病毒感染是首要原因。主要表现为鼻塞、鼻痒、打喷嚏、流鼻涕、嗅觉下降、头痛、头昏等。主要通过药物治疗来缓解症状,此外还会有变应原特异性免疫治疗、手术治疗等。如未及时治疗,可能会引起急性鼻窦
塔克拉玛干沙漠(含义:“胡杨树之乡”、“多胡杨树的地方”),别称“死亡之海”,位于中国新疆塔里木盆地的中央,东面有祁连山,西面是阿赖山与塔吉克斯坦共和国接壤,南面是昆仑山,北面是天山。塔克拉玛干沙漠分属于新疆维吾尔自治区巴音郭楞蒙古自治洲、喀什市、和田市和阿克苏地区。塔克拉玛干沙漠是中国最大的沙漠,
意识模糊一种以意识内容改变为主的意识障碍意识模糊:意识障碍的程度比嗜睡深,是一种以意识内容改变为主的意识障碍,表现为注意力减退,情感反应淡漠,定向力障碍,活动减少,语言缺乏连贯性,对周围环境的理解和判段低于正常水平,可有错觉,幻觉,躁动,精神错乱等,常见于急性重症感染的高热期。另有一种一兴奋性增高为主的意识模糊,伴有知觉障碍,称为谵妄,表现为定力丧失,感觉错乱,躁动。
《亲爱的柠檬精先生2》是由导演王启蘅执导,陈姝君、陈品延、蔡祥宇、孙晓伦、奇凌等主演的一部电视剧。[1]2022年7月22日起,《亲爱的柠檬精先生2》在优酷全网独播。[5]

尚可名片
这家伙太懒了,什么都没写!
作者