酒精性脂肪肝是由于长期大量饮酒导致的肝脏疾病,是酒精性肝病中的一个分型。患者有长期饮酒史,一般超过5年。临床症状为非特异性,可无症状,或有右上腹胀痛、食欲不振、乏力、体重减轻等。[1]
酒精性脂肪肝相关的文章
智能障碍是一组临床综合征,可有记忆、认知(概括、计算、判断等)、语言、视空间功能和人格等至少3项受损。智能障碍常由神经系统疾病、精神疾病和躯体疾病引起。智能障碍的主要症状包括记忆障碍、认知与判断障碍、人格改变、情感障碍。智能障碍的治疗主要是针对脑部原发病的治疗及康复治疗。智能障碍给患者的正常生活、学
斯瓦尔巴群岛(英语:The Svalbard archipelago)位于北极圈内,北冰洋上,在巴伦支海和格陵兰海之间,南距挪威北海岸657千米,距离北极点1750千米,总面积达62248平方千米,由斯匹次卑尔根、东北地岛、巴伦支和埃季四个岛屿及数十个小岛组成。斯匹次卑尔根是斯瓦尔巴面积最大的岛屿,
威尼斯(Venice)是意大利东北部著名的旅游与工业城市,也是威尼托地区(威内托大区)的首府。威尼斯曾经是威尼斯共和国的中心,被称作“亚得里亚海明珠”,十字军进行十字军东征时也曾在这里集结,堪称世界最浪漫的城市之一。威尼斯市区涵盖意大利东北部亚得里亚海沿岸的威尼斯湖的118个人工岛屿和邻近一个人工半
拜什艾日克镇位于阿瓦提县北部,距县城18千米,地形狭长,东西宽18千米,南北长27千米,东临阿克苏东大河,与阿克苏市的哈拉塔镇隔河相望,西靠塔木托拉克镇,南接恒丰公司和巴格托拉克镇,北与阿克苏市的库木巴什乡接壤。
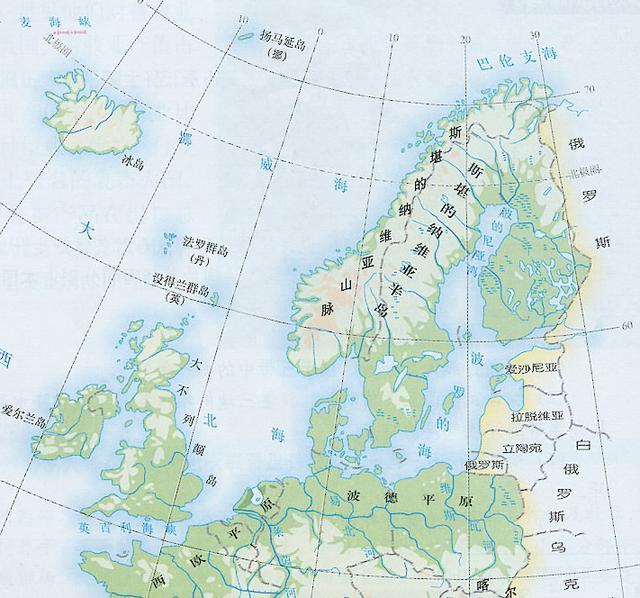
斯堪的纳维亚半岛(丹麦语:Skandinaviske halvø,瑞典语:Skandinaviska halvön,挪威语:Den skandinaviske halvøy,芬兰语:Skandinavian niemimaa),位于欧洲西北角,其濒临波罗的海、挪威海及北欧巴伦支海,与俄罗斯和芬兰北部接壤,北至芬兰,意为“斯堪的纳维亚人居住之地”。“斯堪的纳维亚”(Scandinavian)一词源自条顿语“skadino”,意为“黑暗”,再加上表示领土的后缀-via,全名意为“黑暗的地方”。因半岛 地处高纬

尚可名片
这家伙太懒了,什么都没写!